Parodontitis vorbeugen und behandeln
Eine chronische Zahnfleischentzündung (Parodontitis) kann langfristige Folgen für die Gesundheit haben. Wie kann ihr vorgebeugt werden?

Inhaltsübersicht
Was ist eine Parodontitis?
Parodontitis ist eine chronische Entzündung des Zahnhalteapparats. Zum Zahnhalteapparat gehören alle Gewebe, die den Zahn im Kiefer verankern – also das Zahnfleisch, der Kieferknochen und die verbindenden Fasern rund um die Zahnwurzel. Im Unterschied zu gelegentlichem Zahnfleischbluten beim Zähneputzen ist Parodontitis keine harmlose Erscheinung, sondern eine ernstzunehmende Erkrankung.
Wie entsteht eine Parodontitis?
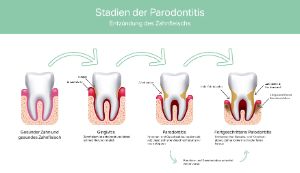
Parodontitis entwickelt sich meist schleichend. Da sie anfangs kaum Schmerzen verursacht, bleibt sie oft lange unbemerkt. Umso wichtiger ist es, die auslösenden Faktoren zu kennen:
- Bakterielle Zahnbeläge (Plaque): Wenn Speisereste und Bakterien nicht regelmäßig entfernt werden, bilden sich weiche Beläge, die sich an den Zähnen und besonders in den Zahnzwischenräumen festsetzen.
- Zahnfleischentzündung (Gingivitis): Diese Beläge reizen das Zahnfleisch – es entzündet sich. Erste Anzeichen sind Rötungen, Schwellungen und gelegentliches Bluten beim Zähneputzen. In diesem frühen Stadium lässt sich die Entzündung meist gut behandeln.
- Fortschreitende Entzündung (Beginn der Parodontitis): Bleiben die Beläge bestehen, können die Bakterien unter das Zahnfleisch wandern. Dort greifen sie das Bindegewebe und den Kieferknochen an – die Entzündung weitet sich aus und wird chronisch.
- Abwehrreaktion des Körpers: Das Immunsystem bekämpft die Bakterien, schädigt dabei aber auch körpereigenes Gewebe – eine chronische Entzündung entsteht.
- Schädigung des Zahnhalteapparats: Das Zahnfleisch zieht sich zurück, es entstehen sogenannte Zahnfleischtaschen, und der Kieferknochen kann sich abbauen. Zähne verlieren ihren Halt und können ausfallen.
- Risikofaktoren: Rauchen, Diabetes, Stress, genetische Veranlagung sowie hormonelle Veränderungen (z. B. in der Schwangerschaft) begünstigen die Entstehung und das Fortschreiten der Erkrankung.
Früherkennung: So schützen Sie sich
Regelmäßige zahnärztliche Kontrolluntersuchungen sind entscheidend, um eine beginnende Parodontitis frühzeitig zu erkennen und zu behandeln. Ein Online-Selbsttest – etwa von der Deutschen Gesellschaft für Parodontologie (DG PARO) – kann helfen, das persönliche Risiko besser einzuschätzen.
Welche Folgen kann eine Parodontitis haben?
Entzündungen im Mund können sich auf den Rest des Körpers übertragen und somit Folgen für den gesamten Organismus haben. Eine ganzheitliche Behandlung, die sowohl die Parodontitis als auch begleitende Erkrankungen berücksichtigt, ist daher essenziell.
- Diabetes: Menschen mit Diabetes haben ein erhöhtes Risiko für Parodontitis, und umgekehrt kann eine unbehandelte Parodontitis die Blutzuckerkontrolle erschweren.
- Herz-Kreislauf-Erkrankungen: Chronische Entzündungen durch Parodontitis können das Risiko für Herzinfarkt und Schlaganfall erhöhen.
- Schwangerschaftskomplikationen: Parodontitis kann das Risiko für Frühgeburten und niedriges Geburtsgewicht steigern.
Disease-Management-Programme und Parodontitis
Sogenannte Disease-Management-Programme (DMP) unterstützen chronisch Erkrankte wie Diabetiker oder Herzpatienten durch regelmäßige Kontrollen und abgestimmte Therapien. Da Parodontitis eng mit solchen Erkrankungen verknüpft ist und sich gegenseitig negativ beeinflussen kann, ist die zahnärztliche Begleitung im DMP wichtig. So lassen sich Folgeprobleme früh erkennen und die Gesundheit insgesamt besser erhalten.
Wie läuft eine Parodontitisbehandlung ab?
Seit Juli 2021 regelt die PAR-Richtlinie die systematische Behandlung von Parodontitis. Gesetzlich Versicherte profitieren damit von einer erweiterten Diagnostik und einer individuell bedarfsorientierten Behandlung. Die Behandlung erfolgt immer in mehreren Schritten – die genaue Anzahl und der Abstand der Termine hängen vom Schweregrad der Erkrankung ab und werden individuell vom Zahnarzt festgelegt:
- Initialtherapie: Anleitung zur Verbesserung der Mundhygiene und Entfernung von Zahnstein
- Hauptbehandlung: Tiefenreinigung der Zahnfleischtaschen unter örtlicher Betäubung
- Erhaltungstherapie: Regelmäßige Kontrollen und professionelle Zahnreinigungen zur Stabilisierung des Behandlungserfolgs
Neben den von der Krankenkasse übernommenen Leistungen gibt es individuelle Gesundheitsleistungen (IGeL), die ergänzend zur Parodontitisbehandlung angeboten werden können, beispielsweise Lasertherapie oder spezielle antibakterielle Spülungen. Diese Zusatzleistungen können die Behandlung unterstützen, sind jedoch in der Regel kostenpflichtig.

Wie lässt sich Parodontitis vorbeugen?
Die Zähne sollten mindestens morgens und abends für etwa zwei Minuten gereinigt werden – idealerweise mit sanften, kreisenden Bewegungen entlang des Zahnfleischrands. Elektrische Zahnbürsten können dabei unterstützen.
- Zähne regelmäßig sanft und gründlich putzen: Die Zähne sollten mindestens morgens und abends für etwa zwei Minuten gereinigt werden – idealerweise mit sanften, kreisenden Bewegungen entlang des Zahnfleischrands. Elektrische Zahnbürsten können dabei unterstützen.
- Zahnzwischenräume täglich reinigen: Zahnseide oder Interdentalbürsten erreichen Stellen, die die Zahnbürste nicht säubern kann. So werden auch dort Bakterien entfernt, die das Zahnfleisch schädigen können.
- Zunge säubern nicht vergessen: Auch auf der Zunge lagern sich Bakterien ab, die Entzündungen im Mundraum fördern können. Eine tägliche Reinigung mit einem Zungenschaber oder einer weichen Zahnbürste hilft, die Keimbelastung zu reduzieren.
- Zahnbürste regelmäßig wechseln: Abgenutzte Bürsten reinigen schlechter und können das Zahnfleisch verletzen. Etwa alle zwei bis drei Monate sollte daher ein Wechsel erfolgen.
- Regelmäßige Kontrolltermine beim Zahnarzt wahrnehmen: Neben der täglichen Pflege sind regelmäßige Zahnarztbesuche wichtig, um Parodontitis und andere Erkrankungen frühzeitig zu erkennen und gezielt zu behandeln. Sprechen Sie dabei auch über Ihre individuelle Mundgesundheit und Vorsorgemöglichkeiten.
- Professionelle Zahnreinigung (PZR) nutzen: Gehen Sie regelmäßig zur PZR und lassen Sie sich einen Teil Ihrer Kosten über unser Mein Extra Gesundheitsgeld - 200Plus erstatten. Versicherten ab 18 Jahren bieten wir einmal jährlich eine kostenlose professionelle Zahnreinigung (PZR) bei teilnehmenden DentNet Netzwerk-Praxen in Deutschland an.
Welche Rolle spielt Ernährung bei Parodontitis?
Eine gezielte Ernährung unterstützt die Mundgesundheit und kann den Verlauf einer Parodontitis positiv beeinflussen. Wichtig sind vor allem entzündungshemmende Nährstoffe und eine ausreichende Versorgung mit bestimmten Vitaminen:
Die mehrfach ungesättigten Fettsäuren hemmen Entzündungsprozesse und können so den Krankheitsverlauf bei Parodontitis verlangsamen. Gute Quellen sind fetter Seefisch (z.B. Lachs, Makrele, Hering), Leinöl und Chiasamen.
Vitamin C unterstützt die Geweberegeneration und verringert den Knochenabbau. Ein Mangel schwächt das Bindegewebe und erhöht das Parodontitis-Risiko. Enthalten ist Vitamin C unter anderem in Paprika, Brokkoli, Rosenkohl, Kiwi und Johannisbeeren.
Vitamin D fördert die Kalziumaufnahme und stärkt den Kieferknochen. Zudem unterstützt es das Immunsystem bei der Abwehr entzündlicher Prozesse. Gute Vitamin-D-Quellen sind fettreiche Fischsorten, Eier, Steinpilze, Shiitake sowie angereicherte Milchprodukte.
Ein ausreichender Vitamin-A-Spiegel hält die Mundschleimhaut feucht und widerstandsfähig. Ein Mangel erleichtert das Eindringen von Bakterien. Reichlich Vitamin A ist in Karotten, Spinat, Brokkoli, Aprikosen, Milchprodukten und Petersilie enthalten.
Vitamin E schützt die Zellen vor oxidativem Stress und unterstützt die Regeneration entzündeter Gewebe. In Nüssen, Hafer, Soja, Eigelb, Grünkohl, Hülsenfrüchten sowie Spinat kommt viel Vitamin E vor.
Zuckerreiche Ernährung fördert die Bildung bakterieller Beläge, die eine Entzündung des Zahnfleischs begünstigen können. Ratsam ist deshalb ein bewusster Umgang mit Süßigkeiten, Softdrinks und Weißmehlprodukten.
Wasser regt den Speichelfluss an und hilft, Bakterien und Speisereste aus dem Mund zu spülen. Zwei Liter pro Tag gelten als Richtwert – auch ungesüßter Tee ist als Ergänzung gut geeignet.